I papillomi sono molto diffusi nella società moderna. Secondo le statistiche mediche, sono osservati in una forma o nell'altra nell'80% delle persone e sono piccole formazioni benigne simili a tumori sulla pelle e sulle mucose di diverse parti del corpo. Sono solo una delle manifestazioni dell'infezione da papillomavirus umano (HPV), i cui ceppi sono più di 190 specie. Tra questi si distinguono virus ad alto, medio e basso rischio oncogeno. Pertanto, oltre a un inconveniente estetico, i papillomi possono rappresentare un serio pericolo per la vita e la salute umana, poiché alcuni di essi possono trasformarsi in tumori maligni.
Cos'è l'HPV?
Il papillomavirus umano infetta solo gli esseri umani e la sua principale via di trasmissione è sessuale. Pertanto, l'HPV è più comune tra le persone sessualmente attive. Ciò spiega il fatto che il più delle volte l'infezione si verifica in giovane età al momento dell'inizio dell'attività sessuale e al suo apice, cioè 15-25 anni. Inoltre, diversi ceppi (tipi) di HPV possono essere contemporaneamente nel corpo umano, provocando la comparsa di diversi tipi di formazioni simili a tumori sulla pelle e sulle mucose.
La malattia causata dall'HPV è chiamata papillomatosi.
L'infezione con il virus si verifica quando viene a contatto con la pelle o le mucose con particelle di pelle esfoliante o membrane mucose di una persona infetta. Si attaccano alle membrane delle cellule epiteliali immature, da dove penetrano nel citoplasma della cellula e successivamente nel nucleo. È nel nucleo cellulare che è contenuto il DNA, che danneggia l'HPV. Di conseguenza, quando la cellula colpita si divide, la conseguenza di ciò sarà la formazione di nuove cellule non sane, ma con informazioni genetiche già alterate, che portano a interruzioni nel meccanismo della loro riproduzione e differenziazione. Questo diventa la ragione della comparsa di neoplasie sulla pelle e sulle mucose.
L'infezione da HPV può portare non solo alla formazione di papillomi, ma anche verruche, verruche piane e genitali. Tuttavia, può essere asintomatico. In questo caso, il paziente non mostrerà segni esterni di infezione da papillomavirus umano, ma agirà da portatore e può infettare gli altri durante i rapporti non protetti oa casa.
Pertanto, l'infezione da HPV non porta sempre alla formazione di papillomi. Dipende dalla forza dell'immunità della persona, ma più spesso i primi piccoli papillomi compaiono 1-6 mesi dopo l'infezione.
Il papillomavirus umano è intracellulare. Pertanto, con una forza sufficiente del sistema immunitario, il corpo sopprime con successo la sua attività e non offre l'opportunità di provocare la proliferazione cellulare. Ma con un indebolimento dell'immunità a causa dell'azione di alcuni fattori, le difese del corpo cadono, il virus viene attivato, il che porta alla formazione di papillomi.
Tutti i ceppi o tipi di HPV possono essere suddivisi in 4 gruppi:
- non oncogeno - ceppi 1-5, 63;
- basso rischio oncogeno - ceppi 6, 11, 40, 42-44, 54, 61, 70, 72, 81;
- rischio oncogenico medio - ceppi 26, 31, 33, 35, 51-53, 58, 66;
- alto rischio oncogeno - ceppi 16, 18, 39, 45, 56, 59, 68, 73, 82 (i tipi 16 e 18 sono considerati i più pericolosi).
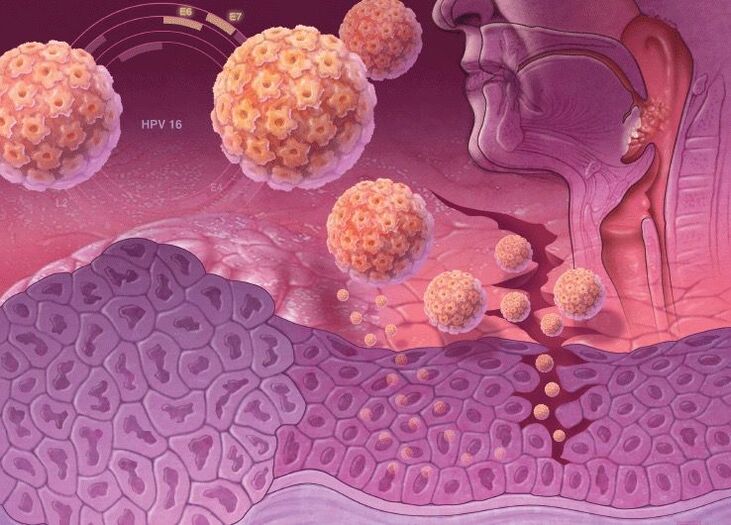
I ceppi di HPV ad alto rischio oncogeno hanno nel loro DNA geni speciali responsabili della sintesi di proteine specifiche, le oncoproteine (E6 ed E7). Pertanto, quando viene incorporato nel DNA di una cellula umana, la sua protezione antitumorale diminuisce. Le oncoproteine destabilizzano il genoma della cellula della pelle, provocano la sua riproduzione attiva e sopprimono la capacità di differenziazione. Pertanto, questo è irto di un alto rischio di sviluppare il cancro quando viene infettato da ceppi di papillomavirus umano ad alto rischio oncogeno.
L'entità del pericolo rappresentato dai papillomi dipende direttamente dal tipo di HPV. L'infezione da ceppi ad alto rischio oncogeno è pericolosa per lo sviluppo:
- cancro cervicale;
- tumori maligni dell'ano, della vulva, del pene;
- cancro orofaringeo, ecc.
Il 70% dei casi di cancro del collo dell'utero è dovuto all'infezione da HPV tipi 16 e 18.
Ma anche se infettati da ceppi a basso rischio oncogeno e formazione di papillomi, dovrebbero essere trattati con attenzione. Le neoplasie convesse sono spesso ferite da capi di abbigliamento, sanguinano e tendono ad infiammarsi. Allo stesso tempo, forse il maggior disagio è portato da formazioni sui genitali, che causano gravi disagi e complicano la conduzione di una vita intima. In tali casi, è possibile allegare un'infezione secondaria, che può causare lo sviluppo di complicanze purulente-settiche. Inoltre, i papillomi possono formarsi sulle mucose di quasi tutti gli organi interni, il che porta all'interruzione del loro lavoro. Quindi, si trova spesso la papillomatosi del tratto respiratorio superiore, che causa difficoltà nella respirazione.
Cause della formazione di papillomi e fattori di rischio
L'HPV può essere trasmesso sessualmente, così come da una madre infetta al suo bambino durante il parto. Non è esclusa la via di trasmissione del virus contatto-famiglia, cioè con l'uso congiunto di asciugamani, vestiti, ecc. Questo spiega l'elevata prevalenza dell'HPV nel mondo. È anche possibile l'autoinfezione. In questo caso, se un papilloma è ferito, il virus può essere trasferito in aree sane della pelle e influenzarle.
Le principali cause dell'infezione da HPV sono i frequenti cambi di partner sessuali e il sesso non protetto.

Ma l'infezione da un virus non porta sempre alla formazione di papillomi, verruche genitali, ecc. La probabilità di sviluppare papillomatosi dipende da vari fattori:
- immunodeficienza di qualsiasi origine, compresa l'assunzione di farmaci che sopprimono l'immunità (immunosoppressori, citostatici, ecc. ), presenza di infezione da HIV, danni da radiazioni;
- diminuzione delle difese del corpo sullo sfondo dei cambiamenti fisiologici durante la gravidanza;
- inizio precoce dell'attività sessuale, quando il sistema immunitario non è ancora completamente formato e rafforzato;
- microtraumi della pelle e delle mucose;
- infezione da ceppi di HPV altamente oncogeni;
- la presenza nel corpo contemporaneamente di diversi tipi di HPV;
- la presenza di altre malattie sessualmente trasmissibili (MST), in particolare gonorrea, tricomoniasi, herpes, infezione da citomegalovirus, virus di Epstein-Barr, epatite B e C, ecc. ;
- disturbi ormonali;
- esaurimento del corpo, ipovitaminosi, stanchezza cronica e grave stress;
- nascite multiple e aborti;
- la presenza di gravi malattie croniche, in particolare diabete mellito;
- condurre uno stile di vita malsano, la presenza di cattive abitudini;
- pessime condizioni di vita.
Le persone anziane e in sovrappeso sono più inclini alla formazione di papillomi. Inoltre, le loro neoplasie si formano spesso nelle pieghe della pelle, il che contribuisce alla loro lesione e infiammazione.
Tipi e sintomi
Le neoplasie causate dall'infezione da HPV possono formarsi sulla pelle e sulle mucose di varie parti del corpo, inclusi viso, collo e décolleté. Possono anche formarsi su braccia, gambe, schiena, genitali, inclusi perineo, piccole e grandi labbra, vulva, vagina, cervice, pene, specialmente lungo il solco coronale e il frenulo. Non sono esclusi danni alla mucosa della cavità orale, della lingua, del rinofaringe, dell'esofago, della vescica, della congiuntiva dell'occhio, della trachea e di altri organi interni.
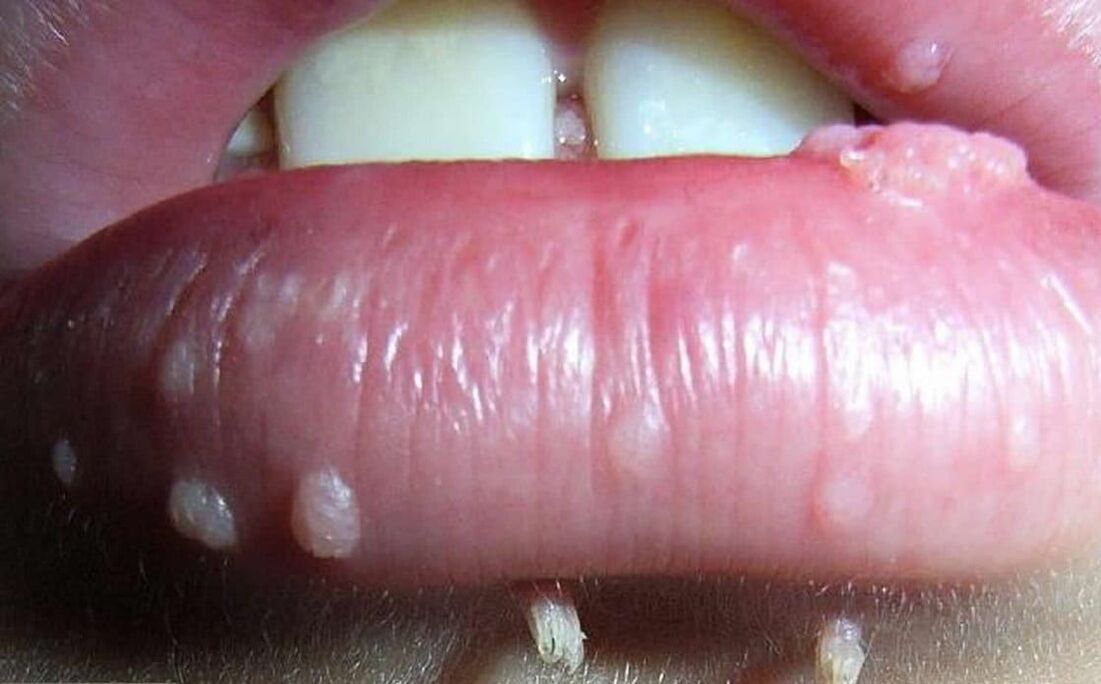
Il papillomavirus umano può portare alla comparsa di neoplasie di diversa natura. In generale, possono essere divisi in 3 gruppi, sebbene in tutti i casi la ragione del loro aspetto sia la stessa: infezione da papillomavirus umano.
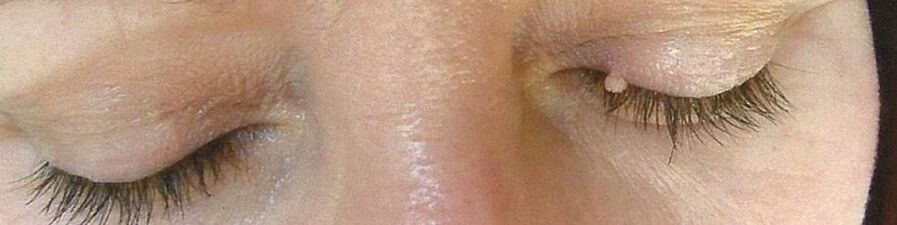
- I papillomi sono neoplasie benigne di colore rosa, bianco, perla o marrone chiaro, che si formano più spesso sulle palpebre, sulle labbra, sul petto, sotto le ascelle, sul collo. Si trovano da soli e di solito non tendono a fondersi, anche con lesioni multiple. I papillomi sono generalmente rotondi o irregolari, assomigliano alla testa del cavolfiore, più spesso hanno una gamba.
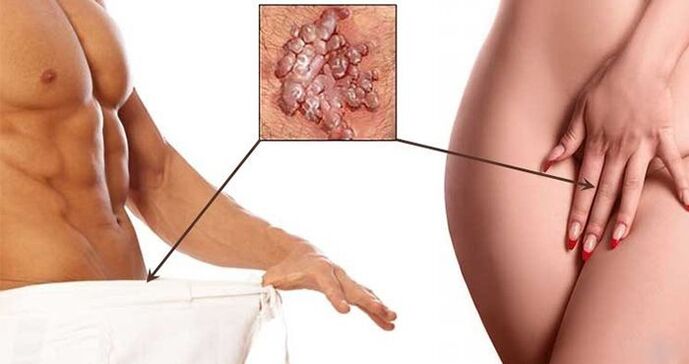
- Le verruche sono formazioni benigne di un colore marrone sporco o più chiaro sotto forma di una cresta di gallo o un insieme di villi uniti da una base comune. Molto spesso si trovano nell'area genitale, nell'ano e intorno alla bocca. Tendono a fondersi tra loro e, di conseguenza, coprono vaste aree del corpo. Il loro aspetto è dovuto all'infezione da HPV di tipo 6 e 11. Distinguere tra verruche appuntite, piatte e intraepiteliali.
- Le verruche sono formazioni tumorali irregolari, leggere e benigne sotto forma di placca o piccolo nodulo sulla superficie della pelle delle mani, delle unghie, dei piedi, del viso e della parte anteriore del corpo. Le verruche possono sembrare papillomi, ma differiscono da loro in un'ampia base. Di solito si verificano con l'infezione da HPV di 1-5, 7-10, 12, 14, 15, 17, 19-24 tipi.
Tali formazioni simili a tumori possono variare di dimensioni da pochi millimetri a grandi escrescenze che coprono ampie aree della pelle o delle mucose.
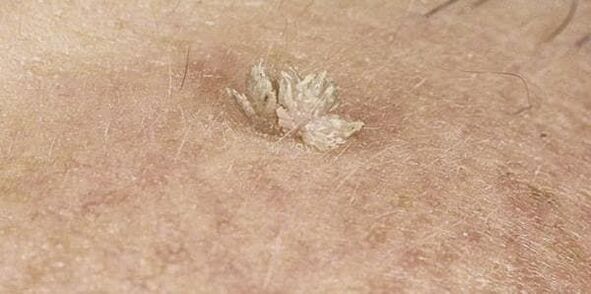
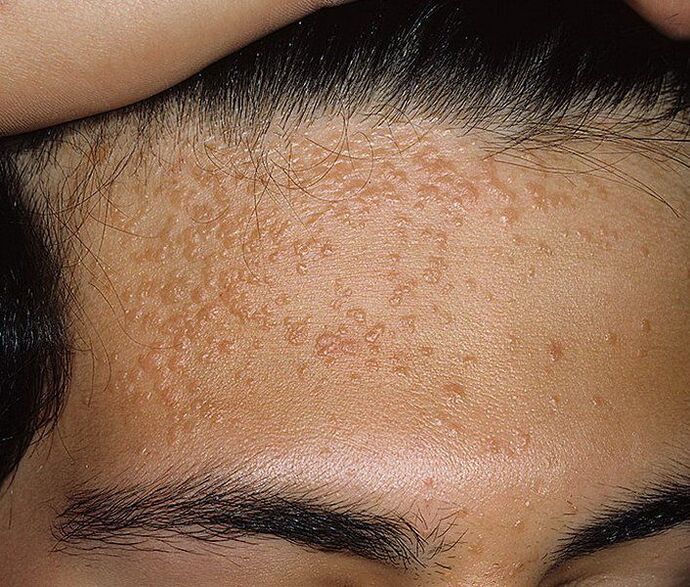
Inoltre, le neoplasie possono differire nell'aspetto, che dipende direttamente dal tipo di HPV che è entrato nel corpo. Più spesso di altri, ci sono:
- Volgare o comune - rigonfiamenti di consistenza densa con un diametro superiore a 1 mm. Tendono a fondersi e a raggrupparsi.
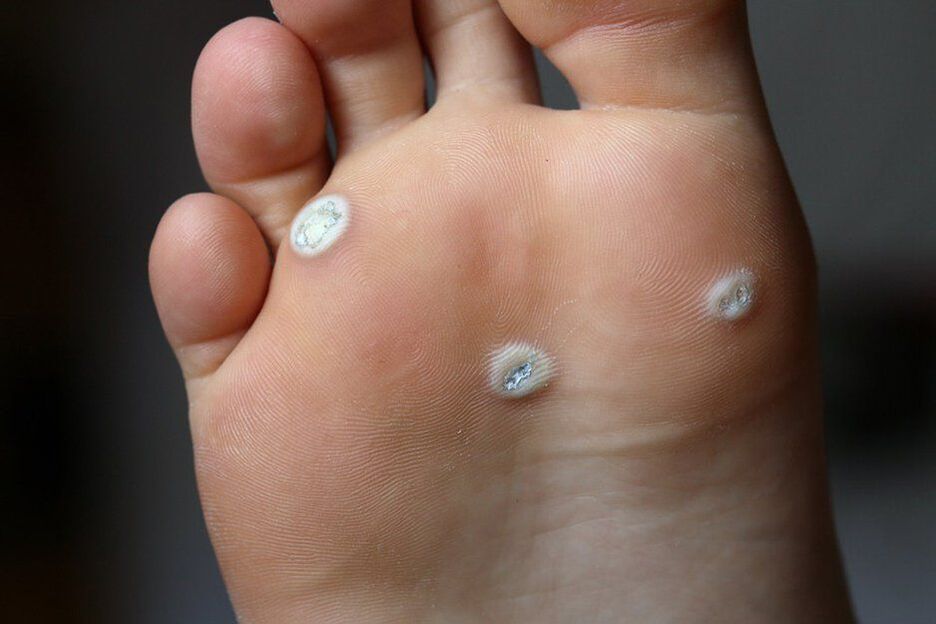
- Le verruche plantari sono sollevate sopra la superficie della pelle, spesso protuberanze dolorose con una superficie e un bordo lucidi. Una caratteristica è l'assenza di un modello di pelle. La loro formazione è provocata dai tipi di HPV 1, 2, 4.
- I papillomi piatti sono escrescenze morbide, lisce, piatte, generalmente arrotondate che hanno un colore della pelle normale o leggermente giallastro, rosato. Possono provocare prurito, quindi sono spesso feriti, dolorosi e infiammati. La causa della loro formazione sono i ceppi di HPV 3 e 10.
- I filiformi (acrocordi) sono uno dei papillomi più comuni, soprattutto tra i pazienti anziani. Il più delle volte si trova sul viso, intorno agli occhi, all'inguine, sotto le ascelle, sul collo. Sono di colore giallastro e tendono a crescere gradualmente, trasformandosi in protuberanze dalla consistenza densa ma elastica.
- Verruche genitali nel perineo, genitali.
I papillomi possono essere visibili ad occhio nudo o localizzati nello spessore della pelle o delle mucose. In quest'ultimo caso, sono chiamati endofiti e una delle loro manifestazioni è la displasia cervicale. La sconfitta degli organi genitali interni femminili da parte della papillomatosi può indicare:
- prurito, bruciore, pianto nel perineo;
- leucorrea abbondante;
- scarico sanguinante, in particolare, che si verifica dopo il rapporto sessuale;
- disagio durante l'intimità.
A volte la papillomatosi può provocare dolore pelvico e alla schiena, debolezza, gonfiore alle gambe e perdita di peso non necessaria. Tali segni sono tra i più allarmanti, in quanto possono indicare lo sviluppo di complicanze dell'infezione da HPV.
Diagnostica
Se i papillomi si formano sul corpo, sul viso o sui genitali, dovresti consultare un dermatologo. Ciò consentirà non solo di diagnosticare l'infezione da papillomavirus umano nelle prime fasi, ma anche di adottare misure per prevenire la formazione di nuovi elementi, nonché di osservare i cambiamenti in quelli esistenti.
È particolarmente importante non esitare a visitare un medico se compaiono segni di crescita, scolorimento del papilloma, odore sgradevole o dolore nell'area della sua localizzazione.
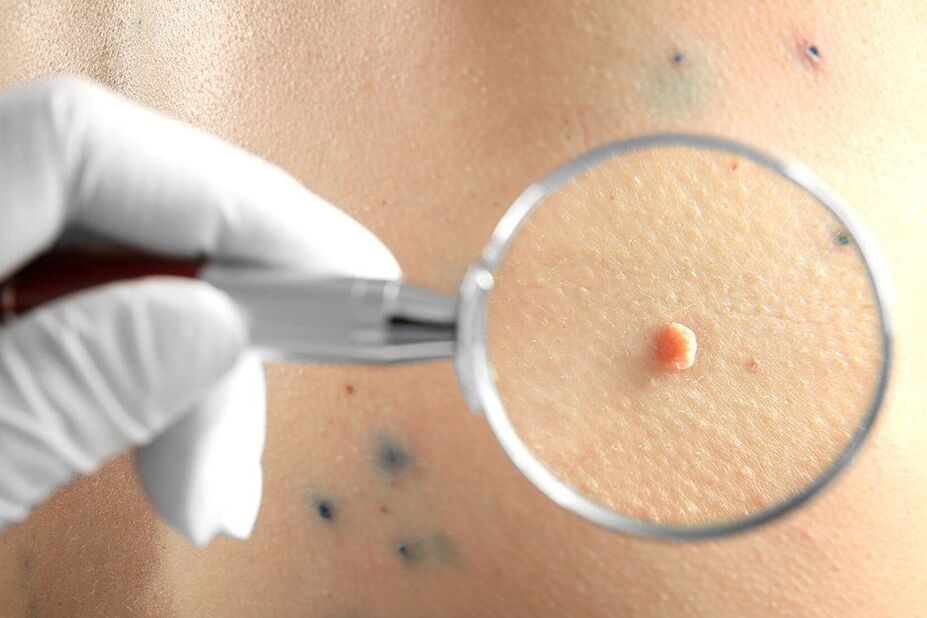
Prima di tutto, il medico effettuerà una dermatoscopia, cioè un esame delle neoplasie utilizzando uno speciale dispositivo di ingrandimento. Ciò consentirà di determinarne la natura, nonché di notare segni pericolosi che indicano un'alta probabilità di degenerazione di una formazione benigna in una maligna, per non parlare di un cancro formato. Se rilevati in una fase iniziale di sviluppo, sono curabili con successo e hanno una prognosi favorevole in futuro.
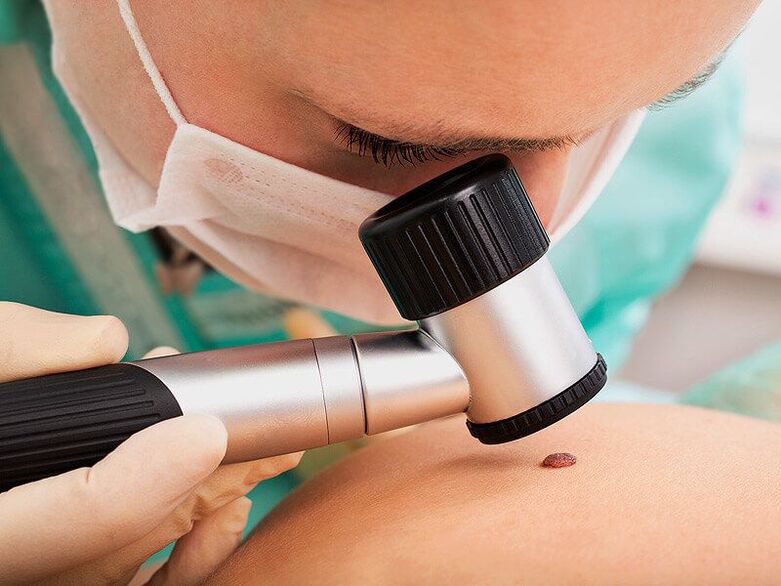
È imperativo che i pazienti siano raccomandati per essere testati per malattie sessualmente trasmissibili, soprattutto se si trovano verruche nell'area genitale. Inoltre, in tali situazioni, le donne hanno dimostrato di ricevere consigli da un ginecologo e gli uomini da un urologo. Questo è importante per diagnosticare la presenza di una lesione da papillomavirus umano della cervice, dell'uretra, ecc. e, se necessario, per prescrivere un trattamento appropriato.
Per confermare l'infezione papillomatosa, ai pazienti viene solitamente assegnata un'analisi PCR. Con il suo aiuto, è possibile non solo confermare o negare l'infezione da papillomavirus umano, ma anche determinare con precisione i ceppi.
Trattamento e rimozione dei papillomi
Il trattamento dell'infezione da papillomavirus umano è sempre complesso. Certo, puoi semplicemente rimuovere il papilloma inquietante, ma in questo caso c'è un alto rischio che presto ne si formi uno nuovo o anche diversi al suo posto. Poiché la ragione principale per la formazione di papillomi è una diminuzione delle difese del corpo, che consente all'HPV dormiente nel corpo di diventare attivo, prima di tutto, la terapia farmacologica viene prescritta ai pazienti con papillomatosi. Include l'assunzione di immunomodulatori e agenti antivirali. Con estese lesioni della pelle e delle mucose con papillomi, possono essere prescritti anche farmaci citotossici. Ma vengono presi sotto la supervisione di un medico, poiché possono provocare gravi effetti collaterali.
Se a un paziente vengono diagnosticate infezioni o malattie concomitanti, deve essere prescritto il trattamento appropriato per la situazione e talvolta è necessario consultare anche uno specialista specializzato e sottoporsi a terapia sotto la sua supervisione.
Le verruche di tutti i tipi sono soggette a rimozione obbligatoria, così come i papillomi, che sono spesso feriti e infiammati. In altri casi, la rimozione viene eseguita su richiesta del paziente. Ma è possibile iniziare a eliminare le manifestazioni visibili dell'infezione da HPV solo dopo la fine del trattamento delle eventuali malattie concomitanti e sullo sfondo della continuazione della terapia antivirale.
In generale, tutti i moderni metodi di distruzione o rimozione dei papillomi possono essere suddivisi in 2 grandi gruppi:
- chimico - consiste nell'uso di vari composti chimici per rimuovere i papillomi, incluso l'acido tricloroacetico, i preparati dermatologici;
- fisico - implica la rimozione dei papillomi mediante intervento chirurgico, mediante elettrocoagulazione, criodistruzione, laser, onde radio o coagulazione al plasma.
Dopo aver rimosso il papilloma con un metodo o con l'altro, è importante utilizzare gli agenti topici prescritti dal medico per accelerare la guarigione ed eliminare il rischio di infezione.
Il successo del trattamento e soprattutto la rimozione dei papillomi dipende dalla forza del sistema immunitario. Nel suo stato normale, nel 90% dei casi, entro 2 anni dal momento dell'infezione, l'HPV viene soppresso o addirittura completamente distrutto. Ma questa non è una garanzia che non vi sia alcun rischio di reinfezione o formazione di nuovi papillomi. Se l'immunità viene ridotta a causa dell'azione di determinati fattori, la papillomatosi diventa cronica, dà periodicamente ricadute e può portare a gravi complicazioni.
Al fine di prevenire l'infezione da pericolosi ceppi di HPV e lo sviluppo di gravi complicanze, si raccomanda, soprattutto per le ragazze, di essere vaccinati tra i 9 ei 25 anni di età.
Rimozione chirurgica dei papillomi
L'essenza del metodo è rimuovere la neoplasia con un bisturi, che è associato alla formazione di cicatrici e ad un aumento dei tempi di guarigione. Pertanto, viene utilizzato solo quando è necessario rimuovere un grande papilloma o in quei casi in cui è necessario condurre un esame istologico, poiché si presume la formazione di cellule maligne.
La procedura viene eseguita in anestesia locale, il che la rende indolore. Il medico rimuove la neoplasia stessa con un bisturi e cattura il tessuto sano circostante. Ciò è necessario per eliminare il rischio di riformazione del papilloma nello stesso luogo. Se ha una gamba, viene sezionato con forbici chirurgiche e con l'aiuto di un elettrocoagulatore, il vaso sanguigno che ha alimentato la neoplasia viene "sigillato". La ferita rimanente viene suturata, trattata con un antisettico e coperta con una benda sterile.
Oggi, la rimozione chirurgica dei papillomi viene eseguita principalmente quando si sospetta la formazione di cellule tumorali.
criodistruzione
Il metodo prevede l'uso di basse temperature per distruggere le cellule del papilloma. Ciò si realizza attraverso l'uso di azoto liquido, la cui temperatura è di -196 ° C. L'essenza della procedura è utilizzare un ugello speciale o toccare il papilloma con un batuffolo di cotone imbevuto di azoto liquido. Sotto la sua azione, l'acqua contenuta nelle cellule si trasforma istantaneamente in cristalli di ghiaccio, che li distruggono dall'interno. La procedura viene eseguita in anestesia locale o senza di essa, poiché il tempo di esposizione all'azoto liquido non supera i 5-20 secondi.
La complessità del metodo sta nella scelta della corretta durata dell'esposizione al fine di rimuovere il papilloma in tutta la sua profondità e non danneggiare i tessuti sani, il che porterà alla formazione di cicatrici.
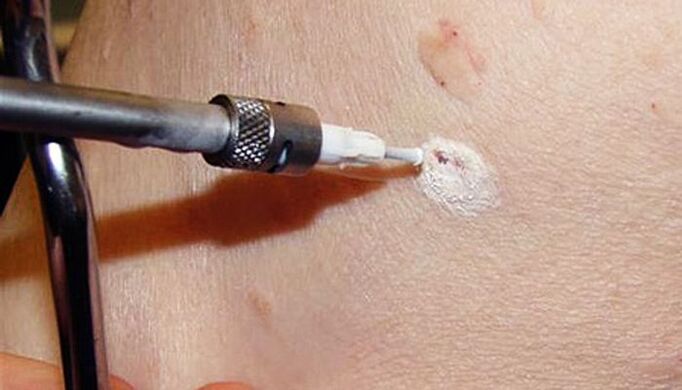
Immediatamente dopo il trattamento con azoto liquido, si forma una macchia bianca nel sito del papilloma. Successivamente, si forma su di essa una piccola bolla con un contenuto liquido trasparente o rosato e la pelle circostante diventa rossa e può gonfiarsi leggermente. Questo può essere accompagnato da un lieve disagio sotto forma di sensazione di bruciore o formicolio.
Dopo 3-4 giorni, la bolla scoppia e al suo posto si forma una crosta, che scompare a sua volta dopo pochi giorni, esponendo la pelle giovane e sana. In nessun caso dovresti perforare in modo indipendente la vescica, ferirla o la crosta in un altro modo.
La cauterizzazione dei papillomi con azoto liquido è possibile solo nei casi in cui è completamente esclusa la possibilità di formazione di cellule maligne in esso. Questo metodo viene spesso utilizzato per rimuovere papillomi e verruche genitali su:
- secoli;
- faccia;
- piccole articolazioni;
- genitali.
Rimozione di papillomi con un laser
L'uso di un laser per rimuovere i papillomi è possibile anche solo nei casi in cui la loro malignità è completamente esclusa. La procedura viene eseguita in anestesia locale e consiste nell'evaporazione dell'umidità nelle cellule del papilloma con l'energia termica di un laser. Pertanto, un raggio laser focalizzato è diretto sulla neoplasia. La durata dell'esposizione non supera 1 minuto.
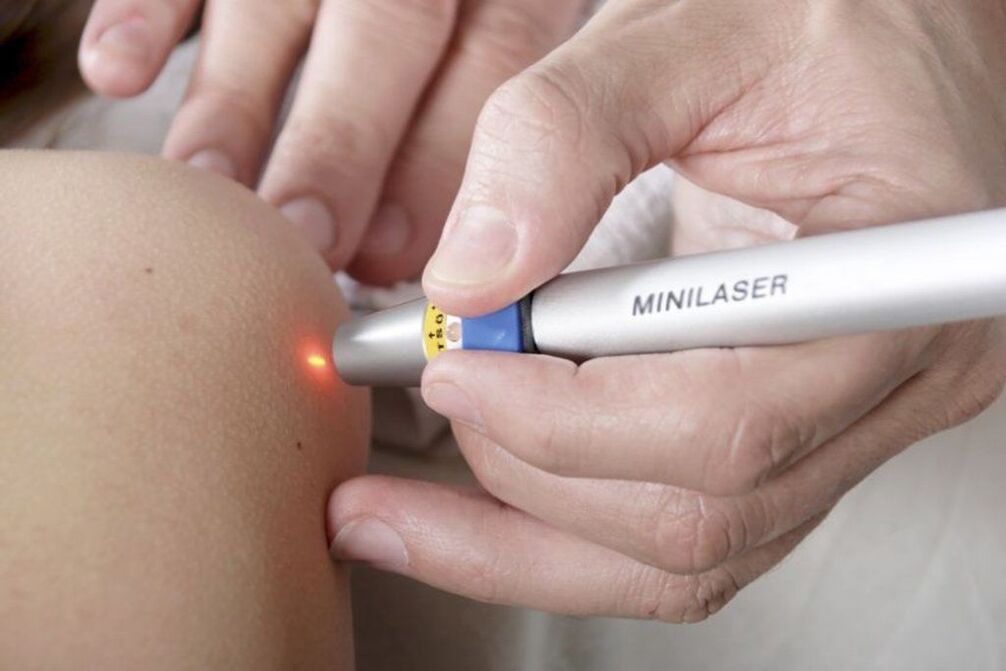
Di conseguenza, si forma una crosta nel sito del papilloma e la pelle intorno diventa rossa e si gonfia. La crosta andrà via da sola entro una settimana. Non può essere immerso e cotto a vapore per 3 giorni, nonché strappato e ferito, poiché è irto di cicatrici. Inoltre, entro 2 settimane dalla rimozione del papilloma, vale la pena proteggere l'area da trattare dalla luce solare. Altrimenti, c'è un'alta probabilità di iperpigmentazione di quest'area.
Quando si rimuovono i papillomi sul viso con un laser, non applicare cosmetici decorativi sull'area interessata fino alla completa guarigione.
Dopo che la crosta cade, viene esposta la pelle rosa sana, che assume gradualmente una tonalità normale. Questo è il principale vantaggio della rimozione laser dei papillomi, poiché non comporta la formazione di cicatrici e cicatrici. Possono formarsi solo quando vengono rimosse grandi neoplasie e vengono violate le regole di cura nel periodo postoperatorio. Inoltre, la rimozione laser elimina completamente il rischio di infezione della ferita ed è un metodo assolutamente incruento, poiché sotto l'influenza dell'energia termica si verifica la coagulazione istantanea dei piccoli vasi sanguigni.
Con l'aiuto di un laser, i papillomi vengono principalmente rimossi su:
- mani;
- gambe e piedi;
- faccia;
- secoli;
- collo;
- genitali.
Il laser è l'unico modo affidabile per rimuovere le verruche plantari, poiché le loro radici possono penetrare di 1 cm o più nel tessuto.
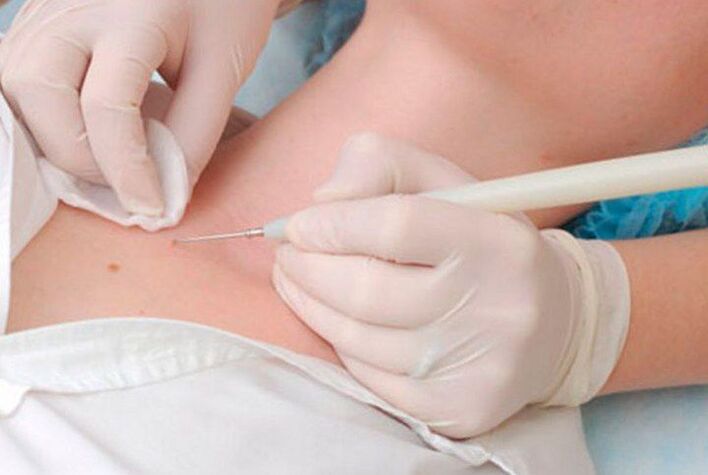
Elettrocoagulazione dei papillomi
L'essenza del metodo è utilizzare una corrente elettrica per rimuovere i papillomi. Utilizzando uno speciale apparato chiamato elettrocoagulatore, il medico cattura il papilloma e lo taglia all'interno del tessuto sano. In questo caso, il sanguinamento è completamente assente, poiché l'energia termica della corrente è sufficiente per la coagulazione dei piccoli vasi sanguigni. Ma la procedura può essere dolorosa, soprattutto se è necessario rimuovere la crescita in aree del corpo con pelle delicata.
Dopo l'elettrocoagulazione, si forma anche una crosta. E l'intero periodo di recupero richiede 7-10 giorni. Dopo che la crosta cade, la pelle sotto di essa dovrebbe essere protetta dai danni e dall'esposizione alle radiazioni ultraviolette.
Il metodo viene utilizzato per rimuovere i papillomi in diverse parti del corpo. Inoltre, l'elettrocoagulazione può essere utilizzata anche nei casi in cui è necessario condurre un esame istologico di una neoplasia e stabilirne con precisione la natura. Ma il risultato della procedura dipende interamente dalle qualifiche e dall'esperienza del medico, tuttavia, come in altri casi, poiché se la rimozione non è abbastanza profonda, il papilloma può formarsi di nuovo nella stessa area.
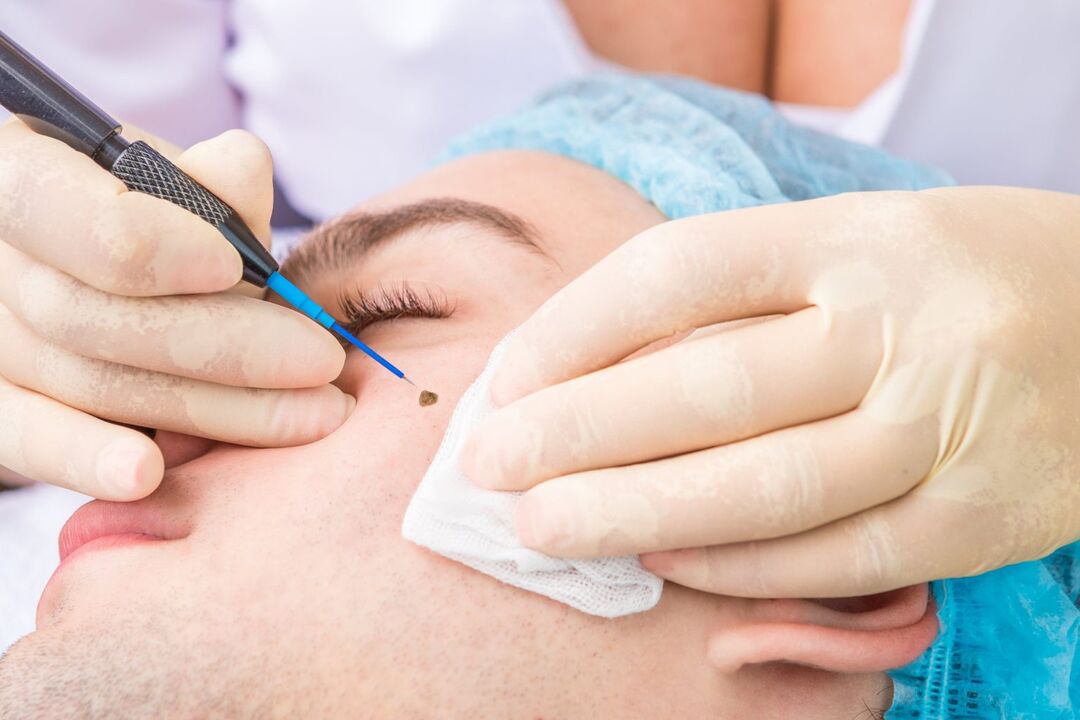
Chirurgia delle onde radio
Questo metodo è uno dei più avanzati nella rimozione di papillomi di qualsiasi tipo. Implica l'uso di un apparato speciale. Ma allo stesso tempo, ha molto in comune con la rimozione laser dei papillomi. La procedura viene eseguita in anestesia locale e la rimozione avviene direttamente a causa dell'esposizione della neoplasia alle onde radio. Grazie a loro, è possibile tagliare completamente il papilloma di qualsiasi dimensione e posizione, nonché evitare cicatrici.
Rimozione chimica dei papillomi
Il metodo prevede l'applicazione regolare di composti speciali al papilloma, che distruggono le loro cellule, il che porta alla successiva scomparsa della neoplasia. Ma quando si usano tali farmaci, è importante essere estremamente attenti a non permettere che la sostanza entri in contatto con la pelle sana.
Pertanto, tutti possono affrontare la formazione di papillomi. Non esiste una prevenzione efficace dell'infezione da HPV e i vaccini proteggono solo dai ceppi più pericolosi del virus in termini di rischio di cancro. Tuttavia, nella maggior parte dei casi, non causano inconvenienti significativi a una persona, ad eccezione delle verruche genitali e dell'ano, che devono essere rimossi. In ogni caso, puoi liberarti rapidamente ed efficacemente di eventuali papillomi, ma poiché è impossibile distruggere completamente l'HPV nel corpo con i farmaci e c'è sempre il rischio di essere infettato di nuovo o con un altro ceppo, c'è la possibilità che il problema si ripresenterà. L'unico modo affidabile per ridurre al minimo la probabilità di formazione del papilloma è rafforzare il sistema immunitario. E se compaiono e rappresentano un difetto estetico o interferiscono con la vita quotidiana di una persona, contatta un dermatologo. Il medico sarà in grado di differenziare accuratamente i papillomi da altre neoplasie cutanee e risolverà questo problema in pochi minuti.























