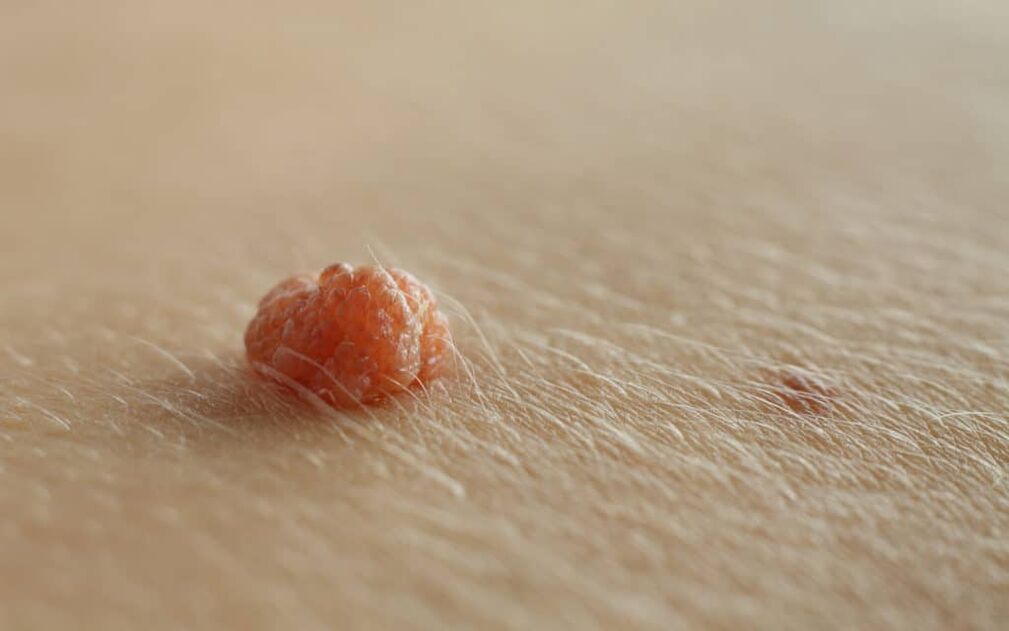
Le verruche del pene sono la malattia a trasmissione sessuale più comune negli uomini e sono causate dal papillomavirus umano (HPV). Le verruche del pene si presentano tipicamente come placche morbide, dal color carne al marrone sul glande e sul fusto del pene.
Per fornire un aggiornamento sulla comprensione, la diagnosi e il trattamento attuali delle verruche del pene, è stata condotta una revisione utilizzando termini e frasi chiave come "verruche del pene" e "verruche genitali". La strategia di ricerca comprendeva meta-analisi, studi randomizzati e controllati, studi clinici, studi osservazionali e revisioni.
Epidemiologia
L’infezione da HPV è la malattia sessualmente trasmissibile più comune in tutto il mondo. L’infezione da HPV non significa che una persona svilupperà le verruche genitali. Si stima che lo 0, 5 - 5% dei giovani adulti sessualmente attivi presentino verruche genitali all'esame obiettivo. L'età di picco della malattia è 25-29 anni.
Eziopatogenesi
L'HPV è un virus a DNA a doppio filamento senza involucro capside appartenente al genere Papillomavirus della famiglia Papillomaviridae e infetta solo gli esseri umani. Il virus ha un genoma circolare di 8 kilobasi di lunghezza, che codifica otto geni, compresi i geni per due proteine strutturali incapsulanti, vale a dire L1 e L2. La particella simile al virus contenente L1 viene utilizzata nella produzione di vaccini HPV. L1 e L2 mediano l'infezione da HPV.
È anche possibile contrarre contemporaneamente diversi tipi di HPV. Negli adulti, l'infezione genitale da HPV si trasmette principalmente attraverso il contatto sessuale e, meno comunemente, attraverso il sesso orale, il contatto pelle a pelle e i fomiti. Nei bambini, l'infezione da HPV può verificarsi a seguito di abuso sessuale, trasmissione verticale, autoinfezione, infezione attraverso contatti familiari stretti e attraverso fomiti. L'HPV penetra nelle cellule dello strato basale dell'epidermide attraverso microtraumi sulla pelle o sulle mucose.
Il periodo di incubazione dell'infezione varia da 3 settimane a 8 mesi, con una media di 2-4 mesi. La malattia è più comune negli individui con i seguenti fattori predisponenti: immunodeficienza, rapporti sessuali non protetti, partner sessuali multipli, un partner sessuale con più partner sessuali, una storia di infezioni trasmesse sessualmente, attività sessuale precoce, un periodo di tempo più breve tra un incontro e l'altro. nuovo partner e avere rapporti sessuali convivendo con lui, non essendo circonciso e fumando. Altri fattori predisponenti sono l'umidità, la macerazione, i traumi e i difetti epiteliali nella regione del pene.
Istopatologia
L'esame istologico rivela papillomatosi, paracheratosi focale, acantosi grave, koilociti multipli vacuolati, distensione vascolare e grandi granuli di cheratoialina.
Manifestazioni cliniche
Le verruche del pene sono generalmente asintomatiche e occasionalmente possono causare prurito o dolore. Le verruche genitali si localizzano solitamente sul frenulo, sul glande, sulla superficie interna del prepuzio e sul solco coronale. All'esordio della malattia, le verruche del pene appaiono tipicamente come papule piccole, discrete, morbide, lisce, perlate, a forma di cupola.
Le lesioni possono verificarsi singolarmente o in gruppi (raggruppati). Possono essere peduncolati o a base larga (sessili). Nel corso del tempo, le papule possono confluire in placche. Le verruche possono essere filiformi, esofitiche, papillomatose, verrucose, ipercheratosiche, cerebriformi, fungiformi o a forma di cavolfiore. Il colore può essere color carne, rosa, eritematoso, marrone, viola o iperpigmentato.
Diagnosi
La diagnosi viene posta clinicamente, solitamente sulla base dell'anamnesi e dell'esame obiettivo. La dermoscopia e la microscopia confocale in vivo aiutano a migliorare l'accuratezza diagnostica. Morfologicamente, le verruche possono variare dalla forma di dita, pineale a mosaico. Tra le caratteristiche della vascolarizzazione si possono trovare vasi glomerulari, a forcina e puntati. La papillomatosi è una caratteristica integrante delle verruche. Alcuni autori suggeriscono di utilizzare il test dell'acido acetico (sbiancamento della superficie delle verruche quando viene applicato acido acetico) per facilitare la diagnosi delle verruche del pene.
La sensibilità di questo test è elevata per le verruche del pene iperplastiche, ma per altri tipi di verruche del pene e aree infette subcliniche la sensibilità è considerata bassa. La biopsia cutanea è raramente giustificata ma deve essere presa in considerazione in presenza di caratteristiche atipiche (p. es. , pigmentazione atipica, indurimento, adesione alle strutture sottostanti, consistenza dura, ulcerazione o sanguinamento), quando la diagnosi è incerta o per verruche refrattarie alla vari trattamenti. Sebbene alcuni autori propongano la diagnostica PCR per, tra le altre cose, determinare il tipo di HPV che determina il rischio di malignità, la tipizzazione dell'HPV non è raccomandata nella pratica di routine.
Diagnosi differenziale
La diagnosi differenziale comprende papule perlescenti del pene, granuli di Fordyce, acrocordoni, condilomi lati nella sifilide, mollusco contagioso, granuloma anulare, lichen planus, lichen planus, cheratosi seborroica, nevo epidermico, linfangioma varicoso capillare, linfogranuloma venereo, scabbia, siringoma, neuroma post-traumatico. , schwannoma, papulosi bowenoide e carcinoma a cellule squamose.
Papule perlacee del penePresenti come papule asintomatiche, piccole, lisce, morbide, giallastre, bianco perlacee o color carne, coniche o a forma di cupola con un diametro di 1 - 4 mm. Le lesioni sono generalmente uniformi per forma e dimensione e distribuite simmetricamente. Tipicamente, le papule si trovano in file singole, doppie o multiple in un cerchio attorno alla corona e al solco del glande. Le papule tendono ad essere più evidenti sul dorso della corona e meno evidenti verso il frenulo.
Granuli Fordyce- queste sono ghiandole sebacee ingrossate. Sul glande e sul fusto del pene, i granuli di Fordyce appaiono come papule lisce, asintomatiche, isolate o raggruppate, discrete, di colore giallo crema, con un diametro di 1 - 2 mm. Queste papule sono più evidenti sul fusto del pene durante l'erezione o quando viene tirato il prepuzio. A volte da questi granuli può essere spremuto un materiale denso, gessoso o simile al formaggio.
Acrocordoni, noti anche come skintag ("tag cutanei"), sono escrescenze cutanee morbide, dal color carne al marrone scuro, peduncolate o a base larga con un contorno liscio. A volte possono essere ipercheratosici o avere un aspetto verrucoso. La maggior parte degli acrocordoni misura tra 2 e 5 mm di diametro, anche se a volte possono essere più grandi, soprattutto all'inguine. Gli acrocordoni possono comparire su quasi ogni parte del corpo, ma si vedono più spesso sul collo e sulle aree intertriginose. Quando compaiono nella zona del pene, possono imitare le verruche del pene.
Condilomi lati- Si tratta di lesioni cutanee nella sifilide secondaria causate dalla spirocheta Treponema pallidum. Clinicamente i condilomi lata si presentano come papule o placche umide, grigio-bianche, vellutate, piatte o simili a cavolfiori, larghe. Tendono a svilupparsi nelle aree calde e umide dei genitali e del perineo. La sifilide secondaria è caratterizzata da un'eruzione maculopapulare non pruriginosa, diffusa e simmetrica sul tronco, sui palmi delle mani e sulle piante dei piedi. Le manifestazioni sistemiche comprendono cefalea, affaticamento, faringite, mialgia e artralgia. Possono verificarsi eruzioni cutanee eritematose o biancastre sulla mucosa orale, così come alopecia e linfoadenopatia generalizzata.
Granuloma anulareè una malattia infiammatoria benigna ed autolimitante del derma e del tessuto sottocutaneo. La patologia è caratterizzata da papule asintomatiche, consistenti, bruno-violacee, eritematose o color carne, solitamente disposte ad anello. Man mano che la condizione progredisce, si può notare un'involuzione centrale. Un anello di papule spesso cresce insieme per formare una placca a forma di anello. Il granuloma si localizza solitamente sulle superfici estensorie delle estremità distali, ma può anche essere individuato sull'asta e sul glande.
Lichen planus della pelleè una dermatosi infiammatoria cronica che si manifesta con papule e placche piatte, poligonali, viola e pruriginose. Molto spesso, l'eruzione cutanea appare sulle superfici flessorie delle mani, della schiena, del busto, delle gambe, delle caviglie e del glande. Circa il 25% delle lesioni si verificano sui genitali.
Nevo epidermicoè un amartoma che origina dall'ectoderma embrionale e si differenzia in cheratinociti, ghiandole apocrine, ghiandole eccrine, follicoli piliferi e ghiandole sebacee. La lesione classica è una placca solitaria, asintomatica, ben circoscritta, che segue le linee di Blaschko. L'esordio della malattia avviene solitamente nel primo anno di vita. Il colore varia dal carne al giallo e al marrone. Nel tempo, la lesione può ispessirsi e diventare verrucosa.
Il linfangioma varicoso capillare è una dilatazione sacculare benigna dei linfonodi cutanei e sottocutanei. La condizione è caratterizzata da grappoli di vesciche che ricordano le uova di rana. Il colore dipende dal contenuto: il colore biancastro, giallo o marrone chiaro è dovuto al colore del fluido linfatico, mentre il colore rossastro o bluastro è dovuto alla presenza di globuli rossi nel fluido linfatico a seguito di un'emorragia. Le vesciche possono subire modificazioni e assumere un aspetto verrucoso. Si riscontra più spesso alle estremità, meno spesso nella zona genitale.
Linfogranuloma venereoè una malattia a trasmissione sessuale causata dalla Chlamydia trachomatis. La malattia è caratterizzata da una papula genitale transitoria e indolore e, meno comunemente, da un'erosione, un'ulcera o una pustola seguita da linfoadenopatia inguinale e/o femorale nota come bubboni.
Generalmente,siringomisono papule asintomatiche, piccole, morbide o dense, color carne o marroni, che misurano 1 - 3 mm di diametro. Si trovano solitamente nelle aree periorbitali e sulle guance. Tuttavia, i siringomi possono comparire sul pene e sui glutei. Quando localizzati sul pene, i siringomi possono essere confusi con le verruche del pene.
Schwannomi- Si tratta di neoplasie originate dalle cellule di Schwann. Lo schwannoma del pene si presenta solitamente come un singolo nodulo asintomatico, a crescita lenta, sulla parte dorsale dell'asta del pene.
Papulosi bowenoideè una displasia intraepidermica focale precancerosa che di solito appare come papule o placche multiple rosso-marroni nell'area anogenitale, in particolare nel pene. La patologia è compatibile con un carcinoma a cellule squamose in situ. La progressione verso il carcinoma a cellule squamose invasivo si verifica nel 2-3% dei casi.
Generalmente,carcinoma spinocellulareil pene si manifesta sotto forma di nodulo, ulcera o lesione eritematosa. L'eruzione cutanea può apparire verrucosa, leucoplachia o sclerosi. La sede più favorita è il glande, seguito dal prepuzio e dall'asta del pene.
Complicazioni
Le verruche del pene possono essere motivo di significativa preoccupazione o angoscia per il paziente e il suo partner sessuale a causa del loro aspetto estetico e della contagiosità, della stigmatizzazione, delle preoccupazioni sulla futura fertilità e del rischio di cancro e della loro associazione con altre malattie sessualmente trasmissibili. Si stima che il 20-34% dei pazienti affetti abbia malattie sessualmente trasmissibili. I pazienti spesso provano sentimenti di colpa, vergogna, bassa autostima e paura. Le persone con verruche del pene hanno tassi più elevati di disfunzione sessuale, depressione e ansia rispetto alla popolazione sana. Questa condizione può avere un impatto psicosociale negativo sul paziente e influire negativamente sulla sua qualità di vita. Grandi lesioni esofitiche possono sanguinare, causare ostruzione uretrale e interferire con i rapporti sessuali. La trasformazione maligna è rara tranne che nei soggetti immunocompromessi. I pazienti con verruche del pene corrono un rischio maggiore di sviluppare cancro anogenitale, cancro alla testa e cancro al collo a causa della coinfezione con HPV ad alto rischio.
Previsione
Se non viene somministrato alcun trattamento, le verruche genitali possono risolversi da sole, rimanere invariate o aumentare di dimensioni e numero. Circa un terzo delle verruche del pene regrediscono senza trattamento e il tempo medio fino alla loro scomparsa è di circa 9 mesi. Con un trattamento adeguato, dal 35 al 100% delle verruche scompare entro 3-16 settimane. Anche se le verruche si risolvono, l’infezione da HPV può persistere, portando a recidive. I tassi di recidiva variano dal 25 al 67% entro 6 mesi di trattamento. Tra i pazienti con infezione subclinica, infezione ricorrente (reinfezione) dopo rapporti sessuali e in presenza di immunodeficienze si verifica una percentuale più elevata di recidive.
Trattamento
Il trattamento attivo delle verruche del pene è preferibile al follow-up perché porta a una risoluzione più rapida delle lesioni, riduce la paura di infettare il partner, allevia lo stress emotivo, migliora l'aspetto estetico, riduce lo stigma sociale associato alle lesioni del pene e allevia i sintomi (p. es. , prurito, indolenzimento o sanguinamento). Le verruche del pene che persistono per più di 2 anni hanno molte meno probabilità di risolversi da sole, quindi è necessario offrire prima un trattamento attivo. La consulenza ai partner sessuali è obbligatoria. Si raccomanda anche lo screening per le malattie sessualmente trasmissibili.
I trattamenti attivi possono essere suddivisi in meccanici, chimici, immunomodulatori e antivirali. Esistono pochissimi confronti dettagliati tra i diversi metodi di trattamento. L'efficacia varia a seconda del metodo di trattamento. Ad oggi, nessun trattamento ha dimostrato di essere costantemente superiore ad altri trattamenti. La scelta del trattamento dovrebbe dipendere dal livello di abilità del medico, dalle preferenze del paziente e dalla tolleranza al trattamento, nonché dal numero di verruche e dalla gravità della malattia. Dovrebbero essere presi in considerazione anche l’efficacia comparativa, la facilità di somministrazione, gli effetti collaterali, i costi e la disponibilità del trattamento. In generale, il trattamento autosomministrato è considerato meno efficace del trattamento autosomministrato.
Il paziente effettua il trattamento a domicilio (come prescritto dal medico)
Metodi di trattamento utilizzati in clinica
I metodi utilizzati in clinica includono podofillina, crioterapia con azoto liquido, acido bicloroacetico o acido tricloroacetico, cimetidina orale, escissione chirurgica, elettrocauterizzazione e terapia laser con anidride carbonica.
La podofillina liquida al 25%, derivata dalla podofillotossina, agisce arrestando la mitosi e provocando la necrosi dei tessuti. Il farmaco viene applicato direttamente sulla verruca del pene una volta alla settimana per 6 settimane (massimo 0, 5 ml per trattamento). La podofillina deve essere lavata via da 1 a 4 ore dopo il trattamento e non deve essere applicata su aree con elevata umidità della pelle. L'efficacia della rimozione della verruca raggiunge il 62%. A causa delle segnalazioni di tossicità, inclusa la morte, associate all'uso di podofillina, il podofilox, che ha un profilo di sicurezza molto migliore, è considerato preferito.
L'azoto liquido, il trattamento d'elezione per le verruche del pene, può essere applicato utilizzando un flacone spray o un applicatore con punta di cotone direttamente sulla verruca e a 2 mm attorno ad essa. L'azoto liquido provoca danni ai tessuti e morte cellulare congelandosi rapidamente per formare cristalli di ghiaccio. La temperatura minima necessaria per distruggere le verruche è di -50°C, anche se alcuni autori ritengono efficace anche -20°C.
L'efficacia della rimozione della verruca raggiunge il 75%. Gli effetti collaterali includono dolore durante il trattamento, eritema, desquamazione, vesciche, erosione, ulcerazione e dispigmentazione nel sito di applicazione. Un recente studio randomizzato parallelo di fase II su 16 uomini iraniani con verruche genitali ha dimostrato che anche la crioterapia utilizzando la formulazione di Wartner contenente una miscela di 75% dimetil etere e 25% propano era efficace. Sono necessarie ulteriori ricerche per confermare o confutare questa conclusione. Va detto che la crioterapia con la composizione di Wartner è meno efficace della crioterapia con azoto liquido.
L'acido bicloroacetico e l'acido tricloroacetico possono essere usati per trattare le piccole verruche del pene perché la loro capacità di penetrare nella pelle è limitata. Ciascuno di questi acidi agisce coagulando le proteine, seguito dalla distruzione delle cellule e di conseguenza rimuovendo la verruca del pene. Può verificarsi una sensazione di bruciore nel sito di applicazione. Le ricadute dopo l'uso dell'acido bicloroacetico o tricloroacetico si verificano con la stessa frequenza che con altri metodi. I farmaci possono essere utilizzati fino a tre volte a settimana. L'efficacia della rimozione della verruca varia dal 64 all'88%.
L'elettrocoagulazione, la terapia laser, il laser ad anidride carbonica o l'escissione chirurgica funzionano distruggendo meccanicamente la verruca e possono essere utilizzati nei casi in cui è presente una verruca abbastanza grande o un ammasso di verruche difficile da rimuovere con metodi di trattamento conservativi. I metodi di trattamento meccanico hanno la più alta percentuale di efficacia, ma il loro utilizzo comporta un rischio maggiore di cicatrici sulla pelle. L’anestesia locale applicata alle lesioni non occluse 20 minuti prima della procedura o una miscela di anestetici locali applicata alle lesioni occluse un’ora prima della procedura dovrebbero essere considerate misure che riducono il disagio e il dolore durante la procedura. L’anestesia generale può essere utilizzata per rimuovere chirurgicamente lesioni di grandi dimensioni.
Trattamenti alternativi
I pazienti che non rispondono ai trattamenti di prima linea possono rispondere ad altri trattamenti o ad una combinazione di trattamenti. La terapia di seconda linea comprende cidofovir topico, intralesionale o endovenoso, 5-fluorouracile topico e ingenolo mebutato topico.
La terapia antivirale con cidofovir può essere presa in considerazione per i pazienti immunocompromessi con verruche refrattarie al trattamento. Il cidofovir è un fosfonato nucleosidico aciclico che inibisce competitivamente la DNA polimerasi virale, prevenendo così la replicazione virale.
Gli effetti collaterali del cidofovir topico (intralesionale) comprendono irritazione, erosione, alterazioni pigmentarie postinfiammatorie e cicatrici superficiali nel sito di applicazione. Il principale effetto collaterale del cidofovir per via endovenosa è la nefrotossicità, che può essere prevenuta con idratazione salina e probenecid.
Prevenzione
Le verruche genitali possono essere prevenute in una certa misura ritardando l’attività sessuale e limitando il numero dei partner sessuali. I preservativi in lattice, se usati in modo coerente e corretto, riducono la trasmissione dell'HPV. I partner sessuali con verruche anogenitali dovrebbero essere trattati.
I vaccini HPV sono efficaci prima dell’attività sessuale nella prevenzione primaria dell’infezione. Questo perché i vaccini non forniscono protezione contro le malattie causate dai tipi vaccinali dell’HPV che un individuo ha acquisito attraverso una precedente attività sessuale. Il Comitato consultivo sulle pratiche di immunizzazione dei Centri per il controllo e la prevenzione delle malattie, l’American Academy of Pediatrics, l’American College of Obstetricians and Gynecologists, l’American Academy of Family Practice e l’International Human Papillomavirus Society raccomandano la vaccinazione di routine di ragazze e ragazzi con il vaccino HPV.
L'età target per la vaccinazione è di 11-12 anni per ragazze e ragazzi. Il vaccino può essere somministrato già a partire dai 9 anni di età. Tre dosi di vaccino HPV devono essere somministrate al mese 0, al mese 1-2 (solitamente 2) e al mese 6. La vaccinazione di recupero è indicata per gli uomini di età inferiore a 21 anni e per le donne di età inferiore a 26 anni se non sono state vaccinate all’età target. La vaccinazione è consigliata anche agli uomini gay o immunocompetenti di età inferiore ai 26 anni, se non sono stati vaccinati in precedenza. La vaccinazione riduce la probabilità di contrarre l’infezione da HPV e successivamente di sviluppare verruche e cancro del pene. Vaccinare sia gli uomini che le donne è più vantaggioso nel ridurre il rischio di condilomi genitali del pene rispetto a vaccinare solo gli uomini, poiché gli uomini possono contrarre l’infezione da HPV dai loro partner sessuali. La prevalenza delle verruche anogenitali è diminuita significativamente dal 2008 al 2014 a causa dell’introduzione del vaccino HPV.
Conclusione
Le verruche del pene sono una malattia a trasmissione sessuale causata dall'HPV. Questa patologia può avere un impatto psicosociale negativo sul paziente e influenzare negativamente la sua qualità di vita. Sebbene circa un terzo delle verruche del pene si risolvano senza trattamento, il trattamento attivo è preferibile per accelerare la risoluzione delle verruche, ridurre la paura di infezione, ridurre il disagio emotivo, migliorare l’aspetto estetico, ridurre lo stigma sociale associato alle lesioni del pene e alleviare i sintomi.
I metodi di trattamento attivo possono essere meccanici, chimici, immunomodulatori e antivirali e spesso combinati. Finora nessun trattamento ha dimostrato di essere superiore agli altri. La scelta del metodo di trattamento dovrebbe dipendere dal livello di competenza del medico in questo metodo, dalle preferenze e dalla tollerabilità del trattamento del paziente, nonché dal numero di verruche e dalla gravità della malattia. Dovrebbero essere presi in considerazione anche l’efficacia comparativa, la facilità d’uso, gli effetti collaterali, il costo e la disponibilità del trattamento. I vaccini HPV prima dell’attività sessuale sono efficaci nella prevenzione primaria dell’infezione. L'età target per la vaccinazione è di 11-12 anni sia per le ragazze che per i ragazzi.























